今回は"ペースメーカー"についてです。
近年は医学の発達とともに、ペースメーカーが体内に入ったご遺体の解剖を経験する機会も増えました。
今は患者さんが病院に来なくても遠隔操作で情報を読み取れたりもするそうで、科学技術はまだまだ進歩していくのでしょうか。
さて、ペースメーカーのように身体に埋め込むタイプの心臓治療デバイスは"ペースメーカー"だけではありません。
・ペースメーカー(PM)
・植え込み型除細動器(ICD)
・両室ペーシング機能付き植込み型除細動器(CRT-D)
・植え込み型心臓モニタ(ICM)
・左室補助人工心臓(LVAD)
こういったデバイスが身体に埋め込まれている場合は、法医学者としては当然心疾患を疑う必要が出てくるわけですね。
また解剖後に関して、特に火葬の関係でこれらのデバイスの摘出が求められることもあります。
理由は『火葬の際に爆発する可能性があり危険だから』です。
今回は各デバイスの簡単な説明とともに、法医学者目線で普段気をつけていることについて書いていきたいと思います。
まず簡単なデバイスの説明からですね。
【ペースメーカー(PM)】
主に脈が異常にゆっくりになってしまう"徐脈性不整脈"に対して検討されます。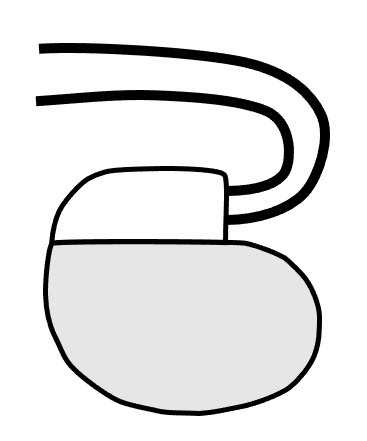
左鎖骨下の上胸部に植え込まれるのが一般的です。
サイズは皆さんが思っている以上に小さいかも知れません。
だいたい親指3本分くらいですかね。
リード線は血管から心臓に入り、心筋の内壁に接触させます。
...というのが普通だったのですが、近年は"リードレスペースメーカー"というのが出てきました。
文字通り「リード線のない」ペースメーカーです。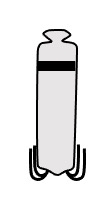
どこかウイルスの"ファージ"に似ていますね。
このかぎ爪を心筋内壁に接触させることで、この小さな本体部分から信号が直接出るというわけです。
通常のペースメーカーが電池が切れると本体を交換する一方で、このリードレスペースメーカーは電池が切れると次のペースメーカーを追加で挿入するそうです。
もしかすると、あと何十年も先に複数個リードレスペースメーカーが着いたご遺体に遭遇するかも知れないですね。
【植え込み型除細動器(ICD)】
こちらはペースメーカーとは違い、いわば植え込み型の"AED"といったところでしょうか。
心室細動・心室頻拍というような"致死性不整脈"を止める働きがあります。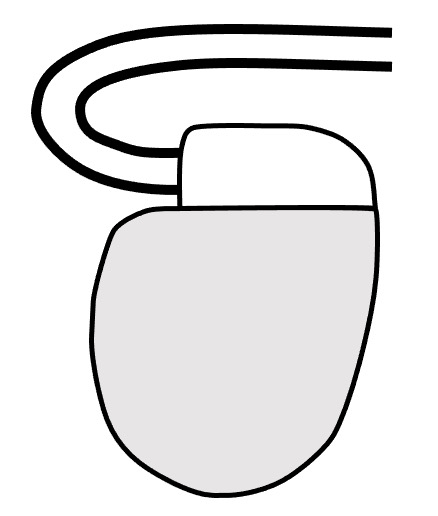
除細動(=電気ショック)を行うため、サイズはペースメーカーよりはやや大きめです。
それでも親指4本分くらいですかね。
ICDもペースメーカー同様左胸に植え込まれます。
また通常のICDではリード線もPM同様に心臓の内壁に先端を接触させるわけですが、特殊なICDとして"皮下植込み型除細動器"(S-ICD)というものがあります。
"S-ICD"は、リード線が血管内・心臓内に挿入されるのではなく、文字通り皮下を通り、前胸部に留まります。
本体は左脇腹に置かれるのが一般的です。
リード線が血管内に入っていかないので感染症リスクなどの観点からメリットがあります。
ただし、心臓に直接電気ショックを与えられる通常のICDに比べると、S-ICDはどうしても出力を上げる必要があるため、本体のサイズがさらに大きくなってしまいます。(なので目立たない左脇腹に植え込みます)
ここまでが法医学者が比較的経験する心臓デバイスだと思います。
以下のデバイスは法医学者として出会うのは稀かも知れません。
【両室ペーシング機能付き植込み型除細動器(CRT-D)】
これは言ってしまえば『PM+ICD』の心臓デバイスです。
ペースメーカー機能もあり、除細動機能も持つデバイスです。
厳密に言えば、『左右の心房・心室がちょうど良いタイミングで収縮するようにタイミングを合わせてくれる』機能を持っています。
従って、前述の疾患に加え、心不全などが出ていると選択されることがあります。
形はICDに似ていますが、やはり若干大きくなります。
【植え込み型心臓モニタ(ICM)】
こちらは「小型の心電図レコーダー」といった感じです。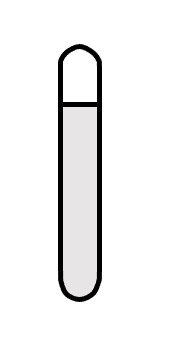
小指1本サイズのUSBメモリのような形をしています。
一般的な心電図検査でどうしても不整脈が捉えられない場合に使用が検討されます。
心電図を測定するというシンプルな機能のため、今回あげる心臓デバイスの中でも最も小型です。
【左室補助人工心臓(LVAD)】
植え込み型の補助人工心臓です。
左心室機能をポンプによって補助する力が必要になるので、その電力源は体外にあります。
心臓移植を待つ患者さんに使用されます。
となると、基本的にはきちんと循環器科にかかっているため、我々の元にやってくることは殆どないです。
私自身も臨床でしか実物を見たことがありません。
以上、簡単ですが、各心臓デバイスの説明でした。
法医学で実際に出会うのは"ペースメーカー"か"ICD"です。
こういったデバイスが入っている場合は、当然死因は心疾患を疑う必要があります。
また法医実務でいうと、解剖時の感電リスクとか気をつける必要があるのですかね...。(私は感電したことはないですが)
またこういったデバイスには、心電図の保存機能が備わっているものもあるので、それを死後に読み取って死因判断に役立てる試みも法医学でなされることがあります。
私自身は経験ないのですが、症例報告などではいくつか見つかります。
こういった科学の進歩とともに、新たな死後診断の形が生まれるのかも知れませんね。
さて、最後に気をつけないけない点だけご紹介したいと思います。
それは冒頭で書いたように『心臓デバイスは火葬時に爆発する恐れがあること』です。
実際は、現在多くの火葬場で「心臓デバイスがあっても火葬は可能」だそうです。
ただ『心臓デバイスが植え込まれている旨は火葬場に伝える必要があり、可能なら摘出することが好ましい』とのことですね。
解剖では時に心臓デバイスをご遺体のお身体から取り除くこともあります。
そして、その後ご遺体とともに心臓デバイスを遺族へお返しします。
それならば問題ないのですが、もしかすると解剖時にむしろ「できる限り心臓デバイスはお身体から取り除いた状態でお返しした方が良いのではないか?」という気も個人的にしています。
そんなガイドラインは法医学にないのですが、そういった気遣いも法医学者には必要かなと思ったりします。
ということで、今回は"心臓デバイス"のお話でした。
今後も高齢化とともに心臓デバイスが増えてくると思います。
ただそれに併せて法医学者もアップデートが必要ですね。
